بیماری امپاکس: علل، علائم، تشخیص و مدیریت یک بیماری ویروسی نادر
- توسط نویسنده شماره یک
- ۱۴۰۳-۰۵-۲۵
- ۰ کامنت
- 11 دقیقه
امپاکس (Monkeypox) یک بیماری ویروسی نادر است که توسط ویروس میمونها ایجاد میشود. این بیماری نخستین بار در دهه ۱۹۵۰ در میمونهای تحقیقاتی شناسایی شد و به همین دلیل این نام را گرفت. امپاکس به ویژه در مناطق مرکزی و غربی آفریقا دیده میشود، اما مواردی از آن نیز در خارج از این مناطق گزارش شده است. بیماری امپاکس از بسیاری جهات به آبله شباهت دارد، اما شدت آن کمتر است. با وجود نادر بودن، شیوع این بیماری میتواند عواقب جدی برای بهداشت عمومی داشته باشد.
فصل ۱: تاریخچه و کشف بیماری امپاکس
۱.۱. کشف و شناسایی ویروس امپاکس
ویروس امپاکس برای اولین بار در سال ۱۹۵۸ در میمونهای مورد تحقیق در آزمایشگاهی در دانمارک شناسایی شد. این ویروس از خانواده Poxviridae و جنس Orthopoxvirus است که شامل ویروسهایی نظیر ویروس آبله (Variola virus) و ویروس واکسینیا (Vaccinia virus) نیز میشود. نخستین موارد انسانی امپاکس در دهه ۱۹۷۰ در جمهوری دموکراتیک کنگو گزارش شد.
۱.۲. شیوعهای مهم بیماری
در سالهای بعد، موارد پراکندهای از امپاکس در مناطق مرکزی و غربی آفریقا شناسایی شدند. با این حال، یکی از بزرگترین شیوعهای این بیماری در سال ۲۰۰۳ در ایالات متحده رخ داد که ناشی از ورود جوندگان آلوده از آفریقا بود. این رویداد به افزایش آگاهی درباره امپاکس و خطرات آن منجر شد.
۱.۳. تکامل و مطالعه ویروس امپاکس
با پیشرفتهای علمی و تکنولوژی، مطالعات بیشتری در مورد ویروس امپاکس انجام شد. این مطالعات نشان داد که ویروس امپاکس میتواند به انسانها از طریق تماس مستقیم با حیوانات آلوده منتقل شود. همچنین، تحقیقات نشان دادند که این ویروس دارای دو نوع مختلف است: ویروس امپاکس آفریقای مرکزی که شدیدتر است و ویروس امپاکس آفریقای غربی که علائم خفیفتری دارد.
فصل ۲: علل و روشهای انتقال بیماری امپاکس
۲.۱. علل بروز امپاکس
بیماری امپاکس به دلیل عفونت با ویروس امپاکس ایجاد میشود. این ویروس به انسانها عمدتاً از طریق تماس مستقیم با حیوانات آلوده منتقل میشود. حیوانات وحشی مانند جوندگان (موشها، سنجابها) و میمونها میتوانند حامل ویروس باشند.
۲.۲. روشهای انتقال ویروس امپاکس
ویروس امپاکس از طریق چندین روش به انسانها منتقل میشود:
- تماس مستقیم با حیوانات آلوده: انسانها میتوانند از طریق گاز گرفتن، خراشیدن یا تماس با خون، مایعات بدن یا ضایعات پوستی حیوانات آلوده به ویروس مبتلا شوند.
- انتقال انسان به انسان: اگرچه انتقال انسان به انسان در مقایسه با انتقال حیوان به انسان کمتر شایع است، اما ممکن است از طریق قطرات تنفسی بزرگ در هنگام سرفه یا عطسه و همچنین از طریق تماس مستقیم با مایعات بدن، ضایعات پوستی یا اشیاء آلوده (مانند لباسها یا ملحفهها) رخ دهد.
- انتقال عمودی: انتقال از مادر به جنین یا از طریق تماس نزدیک در زمان زایمان نیز ممکن است.
۲.۳. عوامل خطر برای ابتلا به امپاکس
برخی عوامل میتوانند خطر ابتلا به امپاکس را افزایش دهند:
- تماس با حیوانات وحشی یا حیوانات اهلی که ممکن است آلوده باشند.
- زندگی در مناطق بومی یا سفر به مناطق بومی آفریقای مرکزی و غربی.
- مراقبت از بیماران مبتلا به امپاکس بدون استفاده از تجهیزات حفاظتی مناسب.
فصل ۳: علائم و نشانههای بیماری امپاکس
۳.۱. دوره نهفته و پیشعلائم
پس از ابتلا به ویروس امپاکس، دوره نهفته (دوره انکوباسیون) معمولاً بین ۵ تا ۲۱ روز طول میکشد. این دوره ممکن است بدون علائم باشد، اما پس از آن، علائم اولیه بیماری شروع به ظاهر شدن میکنند.
۳.۲. علائم اولیه امپاکس
علائم اولیه بیماری شبیه به بیماریهای ویروسی دیگر مانند آنفولانزا است و شامل:
- تب شدید
- سردرد
- درد عضلانی
- خستگی مفرط
- لرز
- تورم غدد لنفاوی
تورم غدد لنفاوی یکی از علائم خاص امپاکس است که آن را از بیماریهای مشابه مانند آبله و آبله مرغان متمایز میکند.
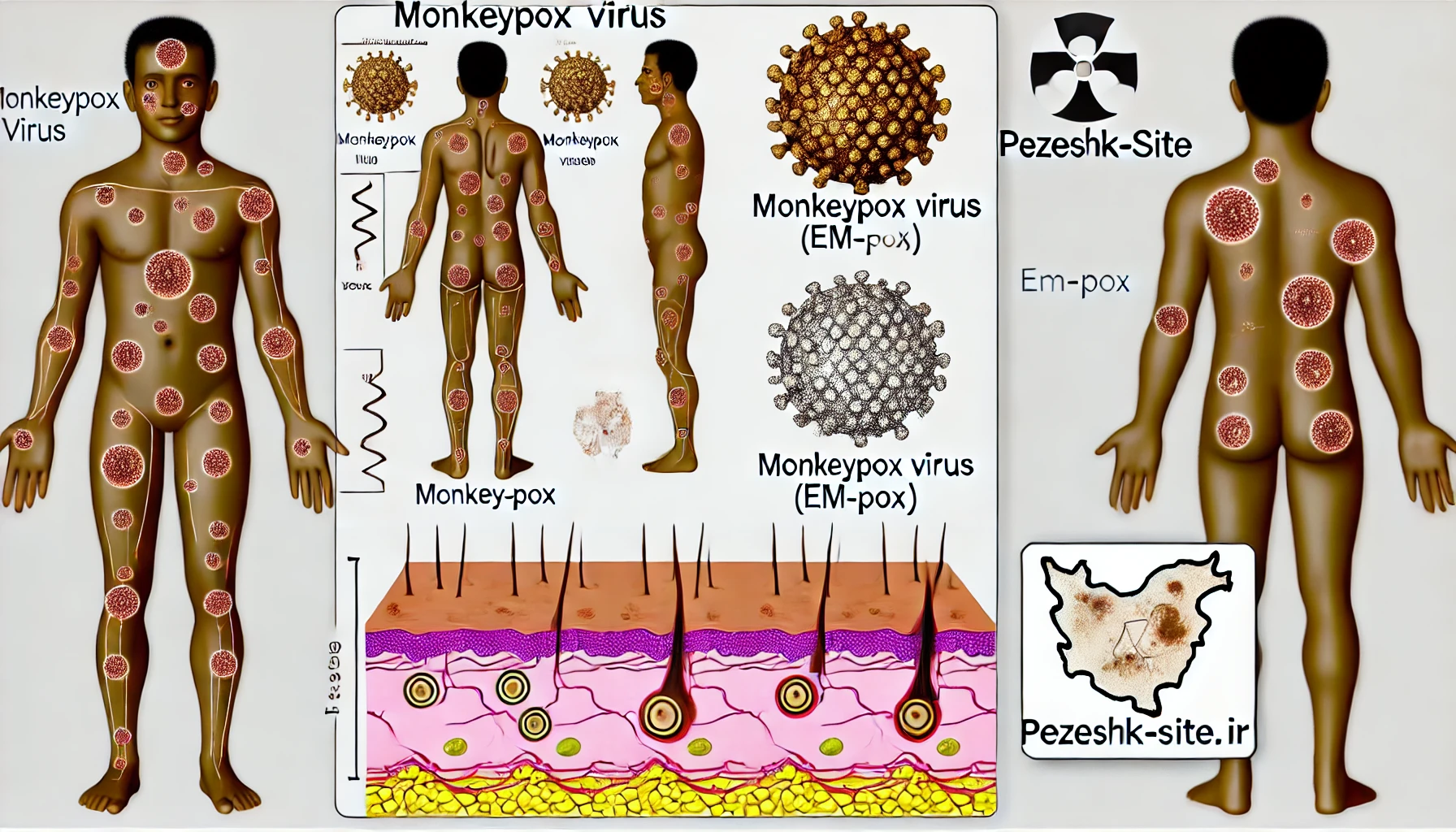
۳.۳. علائم پوستی و ضایعات جلدی
پس از علائم اولیه، طی ۱ تا ۳ روز ضایعات پوستی (راش) شروع به ظاهر شدن میکنند. این ضایعات معمولاً از صورت شروع میشوند و سپس به سایر قسمتهای بدن از جمله دستها، پاها و تنه گسترش مییابند.
- پاپول: در مرحله اولیه، ضایعات به صورت لکههای کوچک قرمز (پاپول) ظاهر میشوند.
- وزیکول: این لکهها به تدریج به برآمدگیهای پر از مایع (وزیکول) تبدیل میشوند.
- پوستهریزی: ضایعات به مرور زمان خشک شده و پوسته میریزند.
این فرآیند معمولاً حدود ۲ تا ۴ هفته طول میکشد و ضایعات پوستی در مراحل مختلفی از رشد مشاهده میشوند.
فصل ۴: تشخیص و روشهای آزمایشگاهی امپاکس
۴.۱. تشخیص بالینی
تشخیص اولیه امپاکس معمولاً بر اساس علائم بالینی و سابقه تماس بیمار با حیوانات وحشی یا سفر به مناطق بومی انجام میشود. تورم غدد لنفاوی همراه با تب و ضایعات پوستی معمولاً برای تشخیص اولیه کافی است.
۴.۲. آزمایشهای آزمایشگاهی
تشخیص قطعی امپاکس نیازمند آزمایشهای آزمایشگاهی است که شامل:
- PCR (واکنش زنجیرهای پلیمراز): این روش آزمایشگاهی به تشخیص دقیق ویروس امپاکس از طریق نمونهبرداری از ضایعات پوستی یا مایعات بدن کمک میکند.
- کشت ویروسی: کشت ویروسی برای تشخیص ویروس در آزمایشگاههای تخصصی انجام میشود، اما این روش کمتر معمول است.
- آزمایشهای سرولوژیک: این آزمایشها میتوانند آنتیبادیهای خاصی را که بدن در پاسخ به ویروس تولید میکند، شناسایی کنند.
۴.۳. تشخیصهای افتراقی
تشخیص افتراقی امپاکس از سایر بیماریهای مشابه، از جمله آبله مرغان، سرخک، آبله و بیماریهای عفونی پوستی دیگر، ضروری است. استفاده از آزمایشهای دقیق آزمایشگاهی و بررسی کامل علائم بالینی به تشخیص دقیقتر کمک میکند.
فصل ۵: درمان و مدیریت بیماری امپاکس
۵.۱. درمان حمایتی
در حال حاضر، هیچ درمان خاصی برای امپاکس وجود ندارد و درمان آن عمدتاً حمایتی است. این درمانها شامل موارد زیر است:
- کنترل تب و درد: استفاده از داروهای تببر و مسکنها برای کاهش تب و درد.
- هیدراتاسیون: حفظ تعادل مایعات و الکترولیتها از طریق مصرف مایعات خوراکی یا تزریق وریدی.
- مراقبت از ضایعات پوستی: تمیز نگهداشتن ضایعات پوستی و جلوگیری از عفونتهای ثانویه.
۵.۲. استفاده از داروهای ضدویروسی
برخی داروهای ضدویروسی ممکن است در درمان امپاکس مؤثر باشند:
- تکوویریمات (Tecovirimat): این دارو که به عنوان یک ضدویروس برای درمان آبله تأیید شده است، ممکن است در درمان امپاکس نیز مؤثر باشد.
- سیدوفوویر (Cidofovir): این دارو نیز ممکن است در موارد شدید امپاکس استفاده شود، اما عوارض جانبی جدی دارد و باید با احتیاط استفاده شود.
۵.۳. مدیریت عوارض و پیشگیری از عفونتهای ثانویه
- پیشگیری از عفونتهای ثانویه: مراقبت دقیق از ضایعات پوستی و استفاده از آنتیبیوتیکها در صورت بروز عفونتهای باکتریایی ثانویه.
- مدیریت عوارض: در صورت بروز عوارض مانند عفونتهای شدید یا مشکلات تنفسی، نیاز به مراقبتهای ویژه در بیمارستان وجود دارد.
فصل ۶: پیشگیری از امپاکس
۶.۱. واکسیناسیون
واکسیناسیون یکی از موثرترین روشها برای پیشگیری از امپاکس است:
- واکسیناسیون با واکسن آبله: واکسن آبله میتواند در پیشگیری از امپاکس موثر باشد، زیرا ویروسهای آبله و امپاکس به هم شباهت دارند. در برخی کشورها، افراد در معرض خطر بالا ممکن است با واکسن آبله واکسینه شوند.
- واکسیناسیون حلقهای: در موارد شیوع، واکسیناسیون افراد نزدیک به بیماران مبتلا به امپاکس میتواند به کنترل شیوع بیماری کمک کند.
۶.۲. اقدامات بهداشتی و حفاظتی
- اجتناب از تماس با حیوانات وحشی یا اهلی که ممکن است آلوده باشند.
- استفاده از تجهیزات حفاظتی مناسب هنگام مراقبت از بیماران مبتلا به امپاکس.
- ضدعفونی کردن لباسها، ملحفهها و اشیاء آلوده به ویروس.
۶.۳. مدیریت تماسها و قرنطینه
در موارد شیوع امپاکس، مدیریت تماسها و قرنطینه بیماران و افرادی که در معرض خطر قرار دارند، از اهمیت بالایی برخوردار است. این شامل:
- شناسایی و پیگیری افرادی که با بیماران مبتلا در تماس بودهاند.
- قرنطینه بیماران تا زمان بهبود کامل و اطمینان از عدم انتقال بیماری.
فصل ۷: عوارض و پیامدهای طولانیمدت امپاکس
۷.۱. عوارض کوتاهمدت
- عفونتهای ثانویه: عفونتهای باکتریایی میتوانند ضایعات پوستی را تحت تأثیر قرار دهند و به عوارض جدی منجر شوند.
- نارسایی تنفسی: در موارد شدید، مشکلات تنفسی ناشی از عفونت ریه یا سایر عوارض ممکن است رخ دهد.
- دهیدراتاسیون: به دلیل تب و تعریق شدید، دهیدراتاسیون ممکن است اتفاق بیفتد که نیاز به مدیریت دقیق دارد.
۷.۲. عوارض طولانیمدت
- اسکار پوستی: برخی از بیماران ممکن است پس از بهبود ضایعات پوستی دچار اسکارهای ماندگار شوند.
- عوارض چشمی: در برخی موارد، ضایعات پوستی ممکن است به چشمها گسترش یابد و منجر به مشکلات بینایی شود.
- عوارض روانی: اثرات روانی ناشی از بیماری و ظاهر ضایعات پوستی ممکن است بر روان بیماران تأثیر بگذارد.
فصل ۸: اپیدمیولوژی و شیوع جهانی امپاکس
۸.۱. شیوع در آفریقا
امپاکس به طور عمده در مناطق مرکزی و غربی آفریقا مشاهده میشود. این مناطق به دلیل نزدیکی به حیوانات وحشی و ارتباط نزدیک با محیطهای طبیعی، به عنوان مناطق بومی امپاکس شناخته میشوند.
- آمار و اطلاعات: موارد ثبتشده در این مناطق نشان میدهد که این بیماری بیشتر در روستاها و مناطق دورافتاده رخ میدهد که دسترسی به مراقبتهای پزشکی محدود است.
۸.۲. شیوعهای خارج از آفریقا
امپاکس به ندرت در خارج از آفریقا دیده میشود، اما در دهههای اخیر مواردی از شیوع این بیماری در کشورهای مختلف گزارش شده است.
- شیوع در ایالات متحده: یکی از بزرگترین شیوعهای امپاکس در سال ۲۰۰۳ در ایالات متحده رخ داد که ناشی از ورود جوندگان آلوده از آفریقا بود.
- شیوعهای اخیر: در سالهای اخیر، مواردی از امپاکس در کشورهای مختلف از جمله بریتانیا، اسرائیل و سنگاپور گزارش شده است.
۸.۳. عوامل مرتبط با شیوعهای جهانی
- افزایش سفرهای بینالمللی: افزایش تعداد سفرهای بینالمللی و تجارت جهانی ممکن است به گسترش ویروس امپاکس به خارج از مناطق بومی منجر شود.
- کاهش ایمنی عمومی: کاهش استفاده از واکسن آبله در دهههای اخیر ممکن است باعث افزایش حساسیت جمعیت به ویروسهای مرتبط با پکسویروسها مانند امپاکس شود.
فصل ۹: پژوهشهای علمی و پیشرفتهای جدید در مورد امپاکس
۹.۱. پژوهشهای علمی درباره ویروس امپاکس
پژوهشهای علمی در مورد ویروس امپاکس به بهبود درک ما از این بیماری و توسعه روشهای درمانی و پیشگیرانه جدید کمک کرده است.
- مطالعات ژنتیکی: پژوهشهای ژنتیکی برای درک بهتر تنوع ویروسی و تکامل امپاکس در حال انجام است.
- مطالعات اپیدمیولوژیک: پژوهشهای اپیدمیولوژیک به شناسایی الگوهای شیوع و عوامل خطر مرتبط با امپاکس کمک میکنند.
۹.۲. پیشرفتهای جدید در درمان و پیشگیری از امپاکس
- توسعه واکسنهای جدید: پژوهشها برای توسعه واکسنهای جدید و مؤثرتر برای پیشگیری از امپاکس در حال انجام است.
- درمانهای نوین: استفاده از داروهای ضدویروسی جدید و ترکیبهای دارویی برای بهبود اثربخشی درمان در بیماران مبتلا به امپاکس.
نتیجهگیری
امپاکس یک بیماری ویروسی نادر اما مهم است که به ویژه در مناطق مرکزی و غربی آفریقا شایع است. این بیماری میتواند به انسانها از طریق تماس با حیوانات آلوده یا انسانهای مبتلا منتقل شود. با وجود نادر بودن، امپاکس میتواند منجر به عوارض جدی شود و بنابراین تشخیص زودهنگام، درمان مناسب و پیشگیری از آن بسیار مهم است. پژوهشهای علمی و پیشرفتهای جدید در زمینه درمان و پیشگیری از امپاکس امیدواریهایی برای کنترل بهتر این بیماری ایجاد کردهاند.
نظر شما در مورد این مطلب چیست ؟
با کلیک بر روی یکی از ستاره ها از ۱ تا ۵ امتیاز دهید :
امتیاز : / ۵. تعداد نظر :
هیچ نظری داده نشده است .